Malaria
|
Febbre = Malaria, sino a prova contraria! Che cosa č? La malaria č una malattia infettiva causata nell'uomo da 5 specie di protozoi del genere Plasmodium: P.falciparum, P.vivax, P.ovale, P.malariae e P.knowlesi. Dei cinque plasmodi il P.falciparum č particolarmente pericoloso potendo causare infezioni letali anche in brevissimo tempo. Come si trasmette all'uomo? 
L'infezione č trasmessa all'uomo dalla zanzara femmina del genere Anopheles; ne esistono centinaia di specie variamente distribuite in tutti i continenti. Le zanzare tendono a pungere all'imbrunire e di notte. E' soprattutto in questi momenti che devono essere messe in atto tutte le misure di protezione contro gli insetti vettori di malattie (zanzariere, repellenti, insetticidi). Dove si puň contrarre l'infezione?
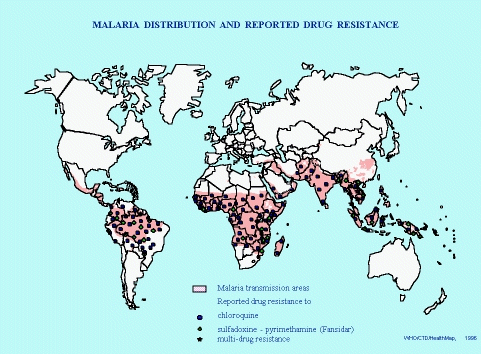
Come illustrato dalla
cartina il rischio di acquisire la malattia č esteso a
gran parte delle regioni intertropicali ed ad alcune
aree a clima temperato-continentale (Turchia, alcune
Repubbliche centro-asiatiche dell'ex URSS) La prevalenza
della malattia non č tuttavia uniforme in tutte le
regioni e cosě la distribuzione delle 4 specie di
plasmodi č molto varia. Anche all'interno dei singoli
paesi esistono aree in cui la trasmissione della
malattia č elevata ed altre in cui č sporadica,
stagionale o assente. La maggior parte dei casi di
malaria avviene in Africa intertropicale (>90%); in
questa parte del continente la trasmissione č
uniformemente diffusa senza particolari distinzioni tra
aree urbane o rurali o tra le diverse epoche dell'anno
(fatta eccezione per i paesi agli estremi nord e sud);
le sole aree che possono essere considerate indenni sono
quelle al di sopra dei 2.000 metri di altitudine. Al
contrario le aree endemiche dell'America latina e
dell'Asia presentano una distribuzione della
trasmissione molto irregolare, talora stagionale; sono
molto sovente indenni le aree urbane e le principali
stazioni turistiche.
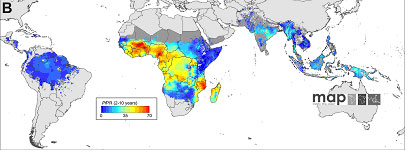
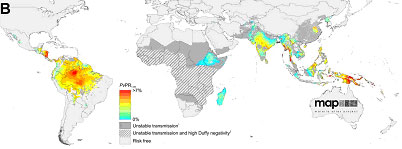
Legenda: Distribuzione geografica di P.falciparum (cartina superiore) e di P.vivax (cartina inferiore) in base al "parasite rate" (percentuale di individui infetti in un certo momento). Da Gething et al. A new world malaria map: Plasmodium falciparum endemicity in 2010. Malaria Journal 2011, 10:378 http://www.malariajournal.com/content/10/1/378, e Gething et al. A Long Neglected World Malaria Map: Plasmodium vivax Endemicity in 2010. PLoS Negl Trop Dis 2012. 6(9): e1814. doi:10.1371/journal.pntd.0001814 Qual'č il rischio di contrarre la malattia? La malaria č la piů diffusa malattia tropicale (oltre 240 milioni di casi sintomatici ogni anno) e rappresenta uno dei principali rischi per i viaggiatori diretti verso i paesi tropicali. Negli ultimi anni l’incidenza della malattia si č lievemente ridotta, a seguito dei programmi di controllo, del miglioramento delle terapie, e delle campagne di prevenzione svolte in molti paesi tropicali. Tuttavia il numero di casi di malaria importati rimane elevato e ogni anno si registrano circa 10.000 casi (piů di 600 in Italia) notificati in persone che dai paesi industrializzati si recano nelle aree endemiche; a questi sono da aggiungere tutti i casi che non vengono diagnosticati o segnalati. Il rischio di contrarre l'infezione č molto elevato in caso di soggiorno in Africa intertropicale, mentre č inferiore, salvo alcune aree altamente endemiche, in caso di soggiorno in America latina ed in Asia; il rischio di infezione č calcolato nel 3% per ogni mese di soggiorno senza chemioprofilassi in Africa orientale e occidentale. Il rischio relativo di contrarre la malaria tra Africa intertropicale rispetto al Sud America é dell’ordine di 80:1. Questo rischio č largamente prevenibile; la maggior parte dei casi di malaria si verifica infatti in soggetti che non hanno fatto una chemioprofilassi efficace o non hanno assunto farmaci del tutto. I casi fatali sono stati osservati in contesti analoghi e sono anche legati ai ritardi di diagnosi e di trattamento causati da scarsa informazioni sul rischio di infezione in occasione di soggiorni i paesi tropicali. Tutti coloro che si recano nelle aree endemiche possono contrarre la malattia, compresi coloro che hanno giŕ avuto in precedenza la malaria; non si stabilisce una immunitŕ protettiva.La resistenza di P.falciparum a molti farmaci antimalarici si č diffusa in tutto il mondo, e sono comparse resistenze anche ai farmaci di piů recente introduzione il che rende piů difficile sia la prevenzione che il trattamento dell’infezione. LA MALATTIA Cosa avviene dopo la puntura della zanzara?
Dopo la puntura
infettante (quasi sempre inavvertita), i parassiti si
sviluppano nel fegato dell'uomo senza causare sintomi; č
questo il periodo di incubazione, della durata variabile
secondo le specie ed i ceppi. Questo periodo puň essere
molto breve (da un minimo di 6-7 giorni per il
P.falciparum ) ad alcuni mesi (per le altre specie).
Trascorso questo periodo i plasmodi raggiungono il
sangue dove parassitano il loro bersaglio, i globuli
rossi. Come si manifesta la malattia? Una volta raggiunti i globuli rossi inizia la fase sintomatica caratterizzata principalmente dalla febbre accompagnata molto sovente dai brividi, dalla cefalea, da anemia e da manifestazioni gastrointestinali come vomito e dolori addominali. A questi sintomi possono aggiungersene altri soprattutto nei casi piů gravi: alterazioni della coscienza sino al coma, convulsioni, ittero, insufficienza renale, insufficienza respiratoria, emorragie. I sintomi possono essere di intensitŕ variabile in conseguenza di molteplici fattori. I pazienti che assumono una chemioprofilassi non adeguata o insufficiente possono presentare inizialmente sintomi piů sfumati. L'infezione da P.falciparum puň essere letale (0,6-3,8% dei casi) con tassi anche piů elevati nelle etŕ estreme e durante la gravidanza. LA DIAGNOSI Cosa si deve fare se si sospetta di aver contratto la malaria? La malaria puň essere una malattia molto grave e richiede una diagnosi ed un trattamento molto tempestivi. Il solo mezzo per confermare la diagnosi di malaria consiste nell’osservare il parassita nel sangue del paziente per mezzo di un esame al microscopico (striscio e goccia spessa). Sono attualmente disponibili nuovi test che consentono di diagnosticare l’infezione mediante kit simili a quelli che si utilizzano per la determinazione dello zucchero nel sangue o per i test di gravidanza. In alcuni casi, quando non si č in grado di effettuare l’esame del sangue in tempi brevi puň essere prudente effettuare un trattamento empirico semplicemente sulla base del sospetto di infezione. Il trattamento deve comunque essere prescritto da un medico esperto. LA PREVENZIONE Come ci si puň proteggere dall'infezione? Due sono i cardini della protezione dall'infezione: la chemioprofilassi e la protezione nei confronti del vettore. E’ essenziale che ogni viaggiatore sappia che non esiste nessuna profilassi farmacologica che offre una protezione completa. Tutti i farmaci disponibili hanno effetti collaterali di vario grado che ne diminuiscono la tolleranza e di conseguenza riducono la aderenza al trattamento. La protezione nei confronti delle zanzare resta tuttora la pietra miliare nelle difese contro l'infezione malarica. Una adeguata protezione nei confronti delle punture di insetto consente di ridurre del 90% il rischio di malaria. Nella maggior parte dei casi le zanzare tendono a pungere all’imbrunire quando l’intensitŕ dei raggi solari si riduce. E’ soprattutto in questi momenti che č essenziale che i viaggiatori mettano in atto tutte le misure per impedire il contatto con l’insettoUna nuova linea guida per la profilassi della malaria č stata recentemente prodotta dalla Societŕ Italiana di Medicina Tropicale ed č disponibile sul sito www.simetweb.eu.
Esistono farmaci in grado di ridurre il rischio di malattia ? Diverse sostanze sono attive allo scopo (chemioprofilassi) ma, come detto prima, nessuna č attiva al 100%. La scelta del farmaco da impiegare deve tenere conto soprattutto della distribuzione geografica della malattia, delle diverse specie di plasmodi e soprattutto della distribuzione geografica del P.falciparum resistente alla clorochina. La resistenza del P.falciparum alla clorochina č ormai molto estesa in Asia, Africa e Sud America; resitenza ad altri antimalarici come la meflochina (Lariam), i sulfamidici (Fansidar, Metakelfin), l'alofantrina (Halfan) ed il chinino č descritta in molti paesi del Sud Est asiatico, dell'Africa e del Sud America. Ciň č particolarmente grave in quanto la malaria da P.falciparum puň essere rapidamente fatale. La clorochina č attualmente ancora attiva per sopprimere i ceppi di P.vivax, ma in alcuni paesi sono state descritte resistenze anche da parte di questo plasmodio (Papua New Guinea, Indonesia, Thailandia e India). Le aree dove la resistenza agli antimalarici č presente non sono tutte conosciute e il processo č in continua evoluzione.
Al momento sono disponibili sei schemi di chemioprofilassi. La loro indicazione su un piano generale dipende da molteplici elementi: la distribuzione geografica delle specie di plasmodi, la prevalenza dell'infezione nella regione visitata, la resistenza ai farmaci da parte di P.falciparum, le caratteristiche individuali del viaggiatore e la possibilitŕ di adottare misure di protezione dalla puntura dell'insetto vettore. Sul piano individuale le indicazioni devono essere valutate sulla base dei benefici e dei potenziali rischi e delle specifiche controindicazioni di ogni farmaco.
Atovaquone + proguanile: il farmaco č distribuito come una combinazione fissa di atovaquone (259 mg) e proguanile (100 mg) sotto il nome commerciale di Malarone. Il farmaco ha un meccanismo d'azione di verso dagli altri ed una attivitŕ casuale (blocca i parassiti giŕ nel fegato). Questa caratteristica permette una somministrazione per un tempo inferiore al rientro dalla zona endemica (pochi giorni rispetto alle sei settimane tradizionali). L'efficacia in soggetti semi immuni č molto alta (98%) (Kain KC et al, CID 2001;33:226-234; Sukua TY et al Am J Trop Med Hyg 1998;60:521), cosě come quella in soggetti non immuni (>96%)(Hogh B et al, Lancet 2000;356:1888; Overbosch D et al, CID 2001 Oct 1;33(7):1015-21. Epub 2001 Sep 5). L'efficacia profilattica nei confronti del'infezione da P.vivax sembra essere del 84% (Baird K et al, Am J Trop Med Hyg 2000;62:138). Gli effetti collaterali (cefalea, dolori addominali sono di solito di lieve entitŕ con tassi di sospensione piuttosto bassi, dell'ordine del 1-2%. Il farmaco č controindicato nei bambini di peso inferiore agli 11 Kg, alle donne in gravidanza e durante l'allattamento. E' inoltre controindicato in caso di insufficienza renale con clearance creatininica inferiore a 30 ml/min. Doxiciclina: questo antibiotico trova indicazione in circostanze particolari: č probabilmente il miglior farmaco in profilassi antimalarica per le zone ad alto rischio del Sud Est Asia, ma č efficace anche in Africa. Il farmaco deve essere assunto quotidianamente, in dose di doxiciclina alla dose di 100 mg/die . La doxiciclina ha una efficacia pari alla meflochina (>90%) (Ohrt C, Am Intern Med 1997;126:963; Andersen SL et al Clin Infect Dis 1998;26:146) mantenendo questa efficacia anche in presenza di ceppi di P.falciparum multi resistenti. I piů comuni effetti collaterali sono la fotosensibilizzazione, (dermatiti in caso di esposizione al sole) la vaginite (nelle donne) e le vertigini. Non puň essere somministrata in gravidanza, né a bambini di etŕ inferiore ai 10 anni; infine, puň causare una riduzione di efficacia della pillola anticoncezionale. Non č accertata la sicurezza per l'impiego a lungo termine (>3 mesi). Meflochina Questo farmaco č stato il piů impiegato in tutto il mondo, e con ottimi risultati. L’efficacia ( > 90%) e la facilitŕ di impiego ne hanno fatto il farmaco di scelta nella maggior parte delle occasioni. Assumendola una volta alla settimana fornisce una protezione nei confronti della malaria nella maggior parte delle regioni a rischio. Sono tuttavia emerse nel tempo e sono state confermate recentemente (Jacquerioz FA, Croft AM. Drugs for preventing malaria in travellers. Cochrane Database Syst Rev. 2009 Oct 7;(4):CD006491) alcune perplessitŕ riguardanti la tollerabilitŕ del farmaco: si tratta principalmente di reazioni avverse neuropsicologiche (vertigini, ansia, insonnia, fobie, depressione, incubi, cefalea) e gastroenteriche (diarrea, nausea) che possono limitarne l'uso. E’ vero che taluni non tollerano il farmaco, ma č anche vero che molti lo prendono con beneficio senza disturbi. Soltanto una piccola percentuale di viaggiatori (tra lo 0,2 ed il 3,9% secondo gli studi) sospende il trattamento. Le reazioni avverse gravi si verificano in rari casi (1/10.000). Benché rari questi effetti collaterali devono essere attentamente considerati. La principale osservazione č che l’ansia e la depressione possono perdurare per mesi dopo il viaggio. La maggior parte dei sintomi compare dopo le prime dosi, mentre se il farmaco č ben tollerato puň essere assunto senza problemi per mesi. Non c'č evidenza che l'uso prolungato (anche 6-12 mesi) sia associato a maggiore incidenza di effetti collaterali. Le donne possono soffrire maggiormente di effetti collaterali rispetto agli uomini. E' anche da sottolineare che l’uso di alcolici nelle 24 ore che precedono e seguono la somministrazione puň essere una delle cause principali di cattiva tolleranza del farmaco. Devo quindi prendere la meflochina? Non č sempre semplice rispondere. I fatti sono che la malaria uccide milioni di persone ogni anno, che l’infezione da P.falciparum ha una letalitŕ del 2-3% e che il rischio di esposizione non č sempre evidente. D’altra parte, in alcune zone malariche la trasmissione č sporadica e minima, e l’esposizione puň essere prevenuta con misure diverse come le zanzariere o i repellenti per insetti. La decisione dipende da una serie di elementi che devono essere discussi con il Medico del Centro di Medicina dei viaggiatori e consistono in particolare: destinazione esatta (zone urbane, rurali), escursioni, durata del soggiorno in zona malarica, modalitŕ di soggiorno, alloggiamento. Posso fare qualcosa per adattarmi al meglio alla chemioprofilassi ? Se la meflochina č la prima scelta per una corretta profilassi si possono adottare delle strategie per verificare in anticipo la tolleranza e contemporaneamente raggiungere concentrazioni efficaci di farmaco. Si puň anticipare l'assunzione nelle 2-3 settimane prima della partenza; in tal modo si puň verificare la tollerabilitŕ in condizioni ottimali, senza lo stress del viaggio e de eventualmente stabilire in caso di intolleranza un regime alternativo se disponibile (clorochina + proguanile, atovaquone + proguanile). Per ridurre al minimo i problemi di sonno, si puň assumere il farmaco al mattino con il cibo; le donne ed i bambini potrebbero frammentare la dose e assumerla in due somministrazioni settimanali. Importante non assumere alcolici nelle 24 ore che precedono e seguono la somministrazione del farmaco. Controindicazioni: esistono alcune controindicazioni al trattamento con meflochina: precedenti malattie psichiatriche, convulsioni, o conosciute reazioni avverse gravi alla meflochina. Anche la coesistenza di alterazioni del ritmo cardiaco o il concomitante trattamento con antiaritmici deve far considerare con particolare cautela l'impiego del farmaco. Dal momento che la meflochina puň avere una influenza sulle attivitŕ che richiedono particolare livello di attenzione e di reattivitŕ e fine coordinazione motoria se ne sconsiglia l'uso in soggetti che devono compiere attivitŕ delicate o pericolose (es. piloti d'aereo). Il farmaco non č indicato in gravidanza, tuttavia non sono stati segnalati eventi avversi anche quando assunto durante il I° trimestre. Altri antimalarici impiegati nella chemioprofilassi Clorochina + Proguanile : la clorochina da sola trova ormai poche indicazioni a causa della diffusione dei ceppi resistenti in quasi tutte le aree endemiche per P.falciparum. L'associazione clorochina + proguanile offre una alternativa a coloro che per varie ragioni non possono assumere la meflochina, l'atovaquone + proguanile o la doxiciclina. L'associazione č di solito ben tollerata con una percentuale di efficacia soltanto di poco superiore al 70% per i viaggiatori non immuni (Hogh B et al, Lancet 2000;356:1888) diretti in Africa. Probabilmente presenta maggiori percentuali di efficacia in regioni a maggiore prevalenza di P.vivax. Gli effetti collaterali sono di solito di lieve entitŕ (gastroenterici) tali da non impedire la prosecuzione del trattamento. Non č controindicata in gravidanza. Da ricordare che i soggetti di origine africana presentano molto spesso allergia alla clorochina. La somministrazione quotidiana del proguanile rende questa associazione meno pratica della meflochina. Primachina: si tratta di un farmaco attivo anche sui parassiti ancora presenti nel fegato. Possiede una efficacia in profilassi (30 mg/die negli adulti e 0,5 mg/Kg) tra il 85 ed il 95% (in Indonesia e Colombia dove + stato piů estesamente studiato (Shanks DG et al, CID 2001;33:381). Il farmaco ha potenziali e gravi effetti collaterali in soggetti con deficit della G6PDH (emolisi, metaemoglobinemia) e non deve essere prescritto in assenza di un test che dimostri una normale attivitŕ della G6PDH. Non sono tuttavia disponibili ampi studi come quelli effettuati con altri farmaci e pertanto la primachina resta al momento attuale soltanto una opzione di seconda linea. Sono stati pubblicati i risultati dei primi studi condotti in Kenia sull'impiego del Tafenoquine (G.D.Shanks Clin Infect Dis 2001;33:1968-1974) un derivato 8-aminochinoleinico (simile alla primachina). I primi risultati sembrano incoraggianti (efficacia tra 86 e 89%) ma occorrono ancora altri studi in altre aree ed in sogetti senza immunitŕ intrinseca per stabilirne le indicazioni; si tratta comunque di un potenziale prossimo candidato ad entrare nell'armamentario terapeutico. E' possibile non fare la profilassi e trattare la malattia se questa si manifesta? (stand by treatment)
Responsabilitŕ E’ essenziale che i viaggiatori ricordino che la malaria č una malattia grave. Questa infezione puň uccidere anche rapidamente e non č disponibile un vaccino. E’ responsabilitŕ del viaggiatore stesso proteggersi contro l’infezione. I farmaci possono fornire un certo grado di aiuto ma non offrono una protezione assoluta. E' possibile contrarre la malaria nonostante si siano seguite scrupolosamente tutte le indicazioni ? E’ importante ricordare che i viaggiatori possono contrarre la malaria nonostante abbiano seguito scrupolosamente tutte le precauzioni (chemioprofilassi, protezione contro gli insetti). La malattia puň esordire anche mesi (raramente dopo anni) dopo il rientro dalla zona a rischio. Se si sospetta di avere la malaria bisogna immediatamente fare riferimento ad una clinica che abbia la possibilitŕ e le capacitŕ di fare una diagnosi di certezza. Ricordare che il test (striscio, goccia spessa, ricerca degli antigeni) puň non risultare positivo alla prima indagine anche in mani esperte e che č consigliabile ripetere l’indagine dopo 6-12 ore dal primo esame. |
 IL GIRO DEL MONDO
IL GIRO DEL MONDO
 Organizzare il viaggio in area endemica in periodo di bassa trasmissione
Organizzare il viaggio in area endemica in periodo di bassa trasmissione